
Psykologisk, psykosocial och annan icke-farmakologisk behandling av posttraumatiskt stressyndrom (PTSD) hos vuxna
Inledning
Här sammanfattar och kommenterar SBU en systematisk översikt från NICE som utvärderar psykologiska, psykosociala och andra icke-farmakologiska insatser för behandling av posttraumatiskt stressyndrom (PTSD) hos vuxna.
PTSD kan uppkomma efter traumatiska händelser som att bevittna faktisk eller risk för död, allvarlig skada eller sexuellt våld. Det kan vara att man själv har blivit utsatt eller bevittnat när någon annan har drabbats [1] (se Faktaruta 1). Symtom på PTSD är att man återupplever den traumatiska händelsen, undviker situationer eller sinnesintryck som påminner om traumat, får negativa tankar och sinnesstämningar samt blir överspänd eller lättskrämd. Omkring en av fyra personer diagnostiseras med PTSD efter en traumatisk händelse enligt NICE, men den andelen varierar mellan olika typer av traumatiska händelser. Risken är extra hög efter våldtäkt eller tortyr (cirka 50 %) [2]. Det kan dröja flera år innan personer med PTSD söker hjälp. Obehandlad PTSD kan leda till ökad risk för suicid och att tillståndet blir kroniskt [3]. Det är därför viktigt att patienter med PTSD eller kliniskt viktiga symtom får information om att det är behandlingsbart, oavsett typ av trauma och hur länge sedan traumat inträffade.
Kommenterad rapport
National Institute for Health and Care Excellence (NICE). Post-traumatic stress disorder: [D] Evidence reviews for psychological, psychosocial and other non-pharmacological interventions for the treatment of PTSD in adults. NICE guideline NG116 Evidence reviews.
Publicerad: December 2018
Senaste sökning i NICE-rapporten: 2018-01-29
SBU:s sammanfattning
Tillförligheten till det vetenskapliga underlaget för psykologisk, psykosocial och annan icke-farmakologisk behandling av posttraumatiskt stressyndrom (PTSD) hos vuxna är generellt låg till mycket låg. Men baserat på likartade effekter över flera utfallsmått, lång uppföljningstid och det hälsoekonomiska underlaget rekommenderar NICE ändå ett fåtal insatser trots det osäkra evidensläget. Det fanns ett vetenskapligt stöd för traumafokuserad kognitiv beteendeterapi (KBT) för sen behandling av PTSD eller kliniskt viktiga symtom på PTSD mer än tre månader efter en traumatisk händelse. Det fanns även stöd för behandling med eye movement desensitisation and reprocessing (EMDR) och traumafokuserad internetbaserad KBT vid PTSD eller kliniskt viktiga symtom på PTSD, samt för KBT-interventioner vid behandling av specifika symtom, som sömnbesvär. SBU anser att framtida forskning bör fokusera på behandling av komplex PTSD, specifika subgrupper av patienter med PTSD och att undersöka enskilda symtom i samband med PTSD samt kvarvarande symtom efter PTSD-behandling.
SBU:s kommentarer
- NICE:s rapport är omfattande och utvärderar en mängd olika insatser för posttraumatiskt stressyndrom (PTSD). SBU redogör för de resultat som bygger på mer än en studie och där evidensen var låg eller högre, det vill säga att det är möjligt eller troligt att resultaten stämmer. Generellt var evidensen för behandlingseffekterna hos de utvärderade insatserna låg (
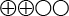 ) vilket innebär att studier som tillkommer efter NICE-rapportens sökdatum kan komma att påverka resultaten. De insatser som hade statistiskt säkerställd effekt på PTSD-diagnos eller PTSD-symtom jämfört med kontrollbehandlingar var: kognitiv beteendeterapi (KBT) med traumafokus, eye movement desensitisation and reprocessing (EMDR), självhjälp med stöd (här ingår internetbaserad KBT), KBT utan traumafokus, counselling och självhjälp utan stöd.
) vilket innebär att studier som tillkommer efter NICE-rapportens sökdatum kan komma att påverka resultaten. De insatser som hade statistiskt säkerställd effekt på PTSD-diagnos eller PTSD-symtom jämfört med kontrollbehandlingar var: kognitiv beteendeterapi (KBT) med traumafokus, eye movement desensitisation and reprocessing (EMDR), självhjälp med stöd (här ingår internetbaserad KBT), KBT utan traumafokus, counselling och självhjälp utan stöd. - Evidensbaserade resultat i NICE-rapporten rör sen behandling av PTSD, tre månader eller mer efter den traumatiska händelsen. Det saknas forskning om tidig behandling, en till tre månader efter den traumatiska händelsen.
- Populationen i NICE-rapporten motsvarar de patienter som söker vård i Sverige och de utvärderade insatserna är därför relevanta även i en svensk kontext. Vidare skiljde sig inte resultaten för de olika insatserna åt mellan olika subgrupper utan gällde oavsett vilken kultur och vilket språk personerna hade, samtidiga besvär eller komplexa behov.
- KBT med traumafokus till vuxna med en PTSD-diagnos eller med kliniskt viktiga symtom på PTSD mer än tre månader efter en traumatisk händelse var den mest välstuderade insatsen. Traumafokuserad KBT är ett paraplybegrepp och de specifika insatserna som NICE pekar på ska vara ett förstahandsalternativ vid behandling är cognitive processing therapy, kognitiv terapi för PTSD, narrative exposure therapy (NET) och prolonged exposure therapy. NICE:s kommitté anser också att EMDR och tramafokuserad internetbaserad KBT med stöd kan övervägas som behandling för PTSD. Användning av dessa interventioner överrensstämmer med andra riktlinjerapporter för behandling av PTSD [4]. Som psykologisk behandling för vuxna med PTSD rekommenderar Socialstyrelsen i sina nationella riktlinjer från 2017 i första hand KBT med traumafokus (prio 3) och i andra hand EMDR (prio 7). Läkemedelsbehandling med SSRI har prio 5.
- Acceptansen (mätt genom bortfall) hos patienterna för KBT med traumafokus var sämre än för kontrollinsatserna. Patienter som föredrar EMDR kan därför erbjudas det istället. Patienter med PTSD som inte vill ha någon typ av traumafokuserad behandling eller har kvarvarande symtom efter en traumafokuserad intervention kan istället erbjudas KBT för behandling av enskilda symtom, som sömnsvårigheter.
- Rapporten använder bortfall (det vill säga alla avhopp) som ett mått på en interventions acceptabilitet. Detta motsvarar dock inte hela spektrat av acceptans för en insats. Dessutom kan en insats vara så krävande eller komplicerad att patienten inte vill påbörja behandlingen eller så vill terapeuten inte erbjuda den. Framtida forskning behöver därför ta större hänsyn till sådana bieffekter och rikta större fokus på acceptans för insatsen under verkliga kliniska förhållanden, både för patient och terapeut [5].
- Behovet av adekvat behandling för personer med PTSD eller kliniskt viktiga symtom på PTSD är stort i Sverige och det behövs flera olika typer av insatser för att möta detta. Framtida forskning bör fokusera på de aktiva mekanismerna i de insatser som har effekt samt undersöka enskilda och specifika symtom för PTSD [6]. Detta för att göra insatserna lättare för enskilda behandlare och patienter att ta till sig, men också för att utveckla nya insatser som är enkla att tillämpa i klinisk vardag. Exempel på sådana insatser kan vara självhjälpsmetoder, inklusive internetbaserade lösningar som man kan tillämpa om efterfrågan ökar drastiskt, som vid terrorattacker eller katastrofer.
Sammanfattning av originalrapporten
Om studierna i originalrapporten
Översiktens poulation är vuxna personer med diagnostiserat posttraumatiskt stressyndrom (PTSD) enligt DSM eller ICD mer än en månad efter ett trauma samt vuxna personer med kliniskt viktiga symtom på PTSD mätt med validerade skalor mer än en månad efter ett trauma (se Faktaruta 1).
Sammanlagt inkluderades 184 randomiserade kontrollerade studier. Totalt exkluderades 530 studier efter fulltextläsning på grund av till exempel fel publikationstyp, utfallsmått eller studiedesign.
Insatser
Följande insatser utvärderades i NICE-rapporten:
- kognitiv beteendeterapi (KBT) med traumafokus
- KBT utan traumafokus (här ingår bland annat metakognitiv terapi och present-centred therapy)
- psykologisk debriefing
- eye movement desensitisation and reprocessing (EMDR)
- självhjälp med stöd (här ingår bland annat internetbaserad KBT med stöd)
- hypnoterapi
- psykodynamiska terapier
- counselling
- human givens therapy
- kombinerade somatiska och kognitiva terapier
- parinterventioner
- föräldraträning/familjeinterventioner
- meditation
- mindfulnessbaserad stressreduktion (MBSR)
- stödd anställning
- praktiskt stöd
- psykoedukation
- peer support (exempelvis självhjälpsgrupper)
- akupunktur
- träning
- repetitiv transkraniell magnetstimulering (rTMS)
- yoga.
I Faktaruta 2 kan du läsa mer om de olika insatserna. Effekten av dem jämfördes med annan insats, väntelista, uppmärksamhetsplacebo, placebotabletter eller sedvanlig vård.
Utfallsmått
Följande utfallsmått inkluderades i SBU:s rapport:
- effekt (PTSD-symtom/PTSD-diagnos)
- acceptans för insatsen (mätt genom bortfall i insatserna).
NICE översikt inkluderar fler utfallsmått (dissociativa symtom, funktion, sömnsvårigheter, livskvalitet och annan psykisk ohälsa). SBU redovisar dock endast de utfallsmått som NICE bedömer som kritiska. För övriga utfallsmått hänvisas till originalrapporten.
Sammanfattning av resultaten
Resultaten presenteras utförligt i Tabell 1 och 2 (Bilaga 1). Nedan sammanfattas resultaten som bygger på mer än en studie1 och som bedömdes ha låg tillförlitlighet eller högre enligt NICE:s evidensgradering. I Faktaruta 2 kan du läsa mer om de olika insatserna och i Faktaruta 3 redogörs för principerna för evidensgradering.
På grund av den stora mängd jämförelser och resultat som presenteras i NICE:s vetenskapliga underlag har SBU valt att fokusera på de utfallsmått som NICE lyfter som centrala. De resultat som presenteras av SBU är effekt (genomsnittlig minskning av kliniskt betydande PTSD-symtom), respons (antal personer som uppvisar en klinisk förbättring mätt på någon validerad skala), remission (att personen inte längre har en PTSD-diagnos eller mäter under ett kliniskt tröskelvärde på en validerad skala) och acceptans (mätt genom bortfall i insatserna).
NICE delar upp insatserna i två kategorier: tidig (en till tre månader efter den traumatiska händelsen) och sen (tre månader eller mer efter den traumatiska händelsen) behandling av PTSD. För tidig behandling fanns inga resultat som bygger på mer än en studie eller bedömdes ha låg tillförlitlighet eller högre.
1. Vid en enstaka liten studie bedömer SBU att det vetenskapliga underlaget i normalfallet har mycket låg tillförlitlighet.
Sen behandling (efter mer än tre månader)
KBT med traumafokus
- KBT med traumafokus ger bättre effekter på klinikerskattade PTSD-symtom än väntelista mätt tre till fem månader efter insatsen (låg tillförlitlighet).
- Fler personer svarar på behandling (både klinikerskattad och självskattad respons) med KBT med traumafokus jämfört med väntelista mätt 2 till 13 veckor efter insatsen (låg tillförlitlighet).
- KBT med traumafokus har en tilläggseffekt jämfört med enbart sedvanlig vård eller läkemedel avseende klinikerskattade PTSD-symtom mätt fem till sex månader efter insatsen (låg tillförlitlighet).
- Det var ingen skillnad2 mellan KBT med traumafokus i kombination med sedvanlig vård eller läkemedel och endast sedvanlig vård eller läkemedel på remission, varken mätt en till tre månader eller sex månader efter insatsen (låg tillförlitlighet).
- KBT med traumafokus ger bättre effekter på klinikerskattade PTSD-symtom än counselling mätt sex månader efter insatsen (låg tillförlitlighet).
- KBT med traumafokus ger bättre effekter på remission än counselling, både mätt 5 till 16 veckor och ett år efter insatsen (låg tillförlitlighet).
- Det var ingen skillnad2 mellan KBT med traumafokus och present-centred therapy på remission, varken mätt 10 till 20 veckor eller sex månader efter insatsen (låg tillförlitlighet).
- KBT med traumafokus ger bättre effekter på remission än present-centred therapy mätt en till tre månader efter insatsen (låg tillförlitlighet).
- Det var ingen skillnad2 mellan KBT med traumafokus och present-centred therapy på andel personer som svarar på behandling (respons) mätt 10 till 30 veckor efter insatsen (låg tillförlitlighet).
- KBT med traumafokus ger bättre effekter på klinikerskattade PTSD-symtom än avslappning (eng. relaxation) mätt 14 veckor efter insatsen (låg tillförlitlighet).
- KBT med traumafokus ger bättre effekter på klinikerskattade PTSD-symtom än SSRI-läkemedel mätt 10 till 12 veckor efter insatsen (låg tillförlitlighet).
EMDR
- EMDR ökade antal personer i remission jämfört med väntelista eller sedvanlig vård, både mätt 1 till 7 veckor efter insatsen (måttlig tillförlitlighet) och en månad efter insatsen (låg tillförlitlighet).
- EMDR ger bättre effekter på självskattade PTSD-symtom än avslappning mätt 6 veckor efter insatsen (låg tillförlitlighet).
Självhjälp med stöd (inklusive internetbaserad KBT)
- Självhjälp med stöd ger bättre effekter på självskattade PTSD-symtom än väntelista eller sedvanlig vård mätt 5 till 10 veckor efter insatsen (låg tillförlitlighet).
Övriga utvärderade terapiformer
- KBT utan traumafokus ger bättre effekter på självskattade PTSD-symtom än väntelista mätt 3 till 15 veckor efter insatsen (låg tillförlitlighet).
- Det var ingen skillnad2 mellan KBT utan traumafokus och uppmärksamhetsplacebo för självskattade PTSD-symtom mätt 3 till 6 veckor efter insatsen (låg tillförlitlighet).
- Metakognitiv terapi ger bättre effekter på självskattade PTSD-symtom än väntelista mätt 8 veckor efter insatsen (låg tillförlitlighet).
- Counselling ger bättre effekter på självskattade PTSD-symtom än väntelista eller sedvanlig vård mätt 3 till 14 veckor efter insatsen (låg tillförlitlighet).
- Counselling ger bättre effekter på klinikerskattade PTSD-symtom än väntelista eller sedvanlig vård mätt 12 till 14 veckor efter insatsen (låg tillförlitlighet).
- Fler personer var i remission efter counselling jämfört med väntelista eller sedvanlig vård mätt 13 till 26 veckor efter insatsen (låg tillförlitlighet).
- Självhjälp utan stöd ger bättre effekter på självskattade PTSD-symtom än väntelista eller sedvanlig vård mätt 3 till 14 veckor efter insatsen (låg tillförlitlighet).
- Det var ingen skillnad2 mellan meditation eller MBSR och väntelista, sedvanlig vård eller uppmärksamhetsplacebo för PTSD-symtom (självskattade och klinikerskattade) mätt en till fyra månader efter insatsen (låg tillförlitlighet).
Acceptans för behandling
NICE använder bortfall, avhopp av alla skäl, i studien som ett mått på acceptans.
- Väntelista ger bättre acceptans för behandling än KBT med traumafokus (låg tillförlitlighet).
- Läkemedel eller sedvanlig vård ger bättre acceptans för behandling än KBT med traumafokus i kombination med läkemedel eller sedvanlig vård (måttlig tillförlitlighet).
- Det var ingen skillnad2 mellan KBT med traumafokus och EMDR, counselling eller present-centred therapy för acceptans för behandling (låg tillförlitlighet).
- KBT utan traumafokus ger bättre acceptans för behandling än KBT med traumafokus (låg tillförlitlighet).
- Det var ingen skillnad2 mellan KBT utan traumafokus och väntelista för acceptans för behandling (låg tillförlitlighet).
- Det var ingen skillnad2 mellan KBT utan traumafokus och uppmärksamhetsplacebo för acceptans för behandling (måttlig tillförlitlighet).
- Det var ingen skillnad2 mellan metakognitiv terapi och väntelista för acceptans för behandling (låg tillförlitlighet).
- Det var ingen skillnad2 mellan rekonsolidering av traumatiska minnen och sedvanlig vård för acceptans för behandling (måttlig tillförlitlighet).
- Det var ingen skillnad2 mellan en session av beteendeterapi och väntelista eller sedvanlig vård för acceptans för behandling (låg tillförlitlighet).
- Det var ingen skillnad2 mellan självhjälp utan stöd och väntelista för acceptans för behandling (låg tillförlitlighet).
- Det var ingen skillnad2 mellan meditation eller MBSR och väntelista, sedvanlig vård eller uppmärksamhetsplacebo för acceptans för behandling (låg tillförlitlighet).
2. Ingen skillnad är inte samma sak som att det är likhet mellan jämförelserna.
Hälsoekonomi
NICE-rapporten innehåller även en hälsoekonomisk modellanalys av psykologiska insatser för att behandla PTSD hos vuxna. Här redogör SBU endast för de interventioner som NICE rekommenderat i rapporten, det vill säga individuell KBT med traumafokus, EMDR och självhjälp med stöd.
Behandlingseffekterna som användes i modellanalysen skattades genom en nätverksmetaanalys. Kostnaderna för interventionerna skattades genom att kombinera resursåtgång med lämplig enhetskostnad för Storbritannien. Kvalitetsjusterande levnadsår (QALY) användes som utfallsmått och tidshorisonten för analysen var tre år. Interventionskostnaderna som låg till grund för beräkningarna av kostnadseffektivitet redovisas i Tabell 1.
Modellanalysen tyder på att samtliga rekommenderade interventioner är kostnadseffektiva jämfört med ingen behandling, med ett brittiskt tröskelvärde på 20 000 pund (cirka 250 000 kronor), förutom individuell KBT med traumafokus om patienten får fler än 12 sessioner. Färre än 8 sessioner av KBT med traumafokus hade lägst kostnad per vunnen QALY (9 208 pund, motsvarande cirka 115 000 kronor).
Trots det rekommenderar NICE 8–12 sessioner individuell KBT med traumafokus. Detta förklarar kommittén med att patienter som får 8–12 sessioner troligen också har allvarligare symtom, vilket ger en begränsad respons på behandlingen. Kommittén pekar på att 8–12 sessioner också är ett kostnadseffektivt alternativ.
Originalrapportens slutsatser
NICE:s slutsatser och rekommendationer är resultatet av diskussioner och tolkningar som dess kommitté har gjort. NICE har utifrån ett brittiskt hälso- och sjukvårdsperspektiv gjort prioriteringar av resursanvändning (personal, lokaler, apparatur) och överväganden kring terapitraditioner, ekonomiskt utrymme, etiska och sociala faktorer med mera. De prioriteringar som NICE gör utgår därmed inte enbart från det vetenskapliga underlaget utan innefattar även andra hänsynstaganden. SBU har inte granskat eller tagit ställning till NICE:s prioriteringar eller rekommendationer, utan fokuserar på det vetenskapliga underlaget. NICE:s rekommendationer redovisas endast som information till läsaren.
NICE:s kommitté baserar sina rekommendationer på de kritiska utfallsmåtten effekt (PTSD-symtom, diagnos, respons, remission och återfall) och acceptans för insatsen samt på det hälsoekonomiska underlaget.
NICE:s kommitté konstaterar att evidensen för de undersökta insatserna generellt är låg. Detta beror på hög risk för bias, det vill säga snedvridning av resultaten, på grund av bland annat hur randomiseringsprocessen gått till, i vilken grad mätning av utfallet har blindats, att deltagarantalet är lågt samt bristande precision i resultaten med breda konfidensintervall. Kommittén väljer ändå att ge starka rekommendationer för några insatser trots att evidensläget är osäkert.
- Kommittén rekommenderar individuell kognitiv beteendeterapi (KBT) med traumafokus till vuxna med en PTSD-diagnos eller med kliniskt viktiga symtom på PTSD. Rekommendationen gäller för behandling mer än en månad efter en traumatisk händelse eller upprepade händelser. Det finns ingen övre gräns på hur lång tid som ska ha gått efter traumat. Kommittén rekommenderade också 8 till 12 sessioner som standardbehandling, men angav att fler sessioner kan behövas för vissa personer med PTSD, exmpelvis personer med multipla trauman. Trots att det inte fanns någon evidens för tidig behandling (en till tre månader efter den traumatiska händelsen), utan endast för sen behandling (mer än tre månader efter den traumatiska händelsen), så ansåg kommittén att det var osannolikt att effekten av traumafokuserad KBT skulle vara annorlunda två månader tidigare. Rekommendationen grundar sig på att det fanns kliniska effekter från ett flertal perspektiv: över olika typer av trauman, för både enskilda och upprepade traumatiska händelser och både för de med en PTSD-diagnos såväl som för de med kliniskt viktiga symtom på PTSD. Effekterna observerades också för olika specifika insatser under paraplybegreppet KBT med traumafokus, både för insatser med fokus på exponering och för insatser med fokus på kognitiva tekniker. De specifika insatser som rekommenderas är cognitive processing therapy, kognitiv terapi för PTSD, narrative exposure therapy (NET) och prolonged exposure therapy. Eftersom evidensen för traumafokuserad KBT i grupp var osäker så valde kommittén att endast rekommendera individuell behandling.
- Kommittén rekommenderar att man erbjuder EMDR till personer med PTSD-diagnos eller kliniskt viktiga symtom på PTSD mer än tre månader efter ett trauma, om patienten fördrar denna behandling. Kommittén rekommenderade 8 till 12 sessioner som standardbehandling (se Faktaruta 2). Det saknades evidens för tidig behandling, så kommittén rekommenderade att EMDR ska övervägas för vuxna med en PTSD-diagnos eller med kliniskt viktiga symtom på PTSD mellan en och tre månader efter ett trauma om patienten föredrar EMDR. Rekommendationerna gäller dock inte för militärer som deltagit i strid.
- Kommittén rekommenderar traumafokuserad KBT och EMDR för personer med komplex PTSD, eftersom studierna visar att insatserna har effekt för denna population. Personer med komplex PTSD har dock troligtvis allvarligare symtom och större funktionsnedsättning, och insatserna kan därmed behöva anpassas något för att till exempel hantera dissociation. Här understryker kommittén vikten av att planera för stöd vid slutet av behandlingen för att minimera risken för kvarvarande symtom och återfall.
- Kommittén rekommenderar att tramafokuserad internet-KBT med stöd (det vill säga självhjälp med stöd) ska övervägas för vuxna med en PTSD-diagnos eller med kliniskt viktiga symtom på PTSD mer tre månader efter en traumatisk händelse, om de föredrar detta framför traumafokuserad KBT eller EMDR. Det gäller dock bara så länge de inte har allvarliga PTSD-symtom, särskilt dissociativa symtom, eller riskerar att skada sig själva eller andra.
- Kommittén rekommenderar att KBT-interventioner fokuserade på specifika symtom, som sömnsvårigheter eller ilska, ska övervägas för vuxna med en PTSD-diagnos eller med kliniskt viktiga symtom på PTSD mer tre månader efter en traumatisk händelse, men bara om personen inte vill få traumafokuserad behandling eller har kvarvarande symtom efter en traumafokuserad insats.
- Kommittén noterade att det fanns evidens för att traumafokuserad KBT kan orsaka risk för skadliga effekter i termer av större bortfall än exemplevis väntelista. Trots det ansåg kommittén att nyttan var större än den möjliga skadan. Dessutom kan man genom att rekommendera flera insatser som EMDR och traumafokuserad internet-KBT erbjuda andra valmöjligheter för personer som inte vill ha traumafokuserad behandling.
- Kommittén ger inga rekommendationer för några av de andra insatser riktade mot vuxna med en PTSD-diagnos eller med kliniskt viktiga symtom på PTSD som översikten utvärderade. Detta därför att evidensen för dessa insatser var låg, mycket låg eller saknades helt.
För att starkt rekommendera en insats krävde kommittén att resultaten för insatsen var likartade över flera utfallsmått, hade lång uppföljningstid och stöddes av det hälsoekonomiska underlaget. Kommittén valde också att ge svagare rekommendationer (”att överväga”) kring insatser som grundades på en mer osäker evidensbas.
Behov av framtida forskning enligt originalrapporten
NICE listar fyra viktiga områden för framtida forskning.
1. Vad är de kliniska och hälsoekonomiska effekterna på kompletterande och vidare behandling av PTSD?
Även om det finns evidens för att psykologisk behandling är effektiv för att behandla PTSD så fungerar det inte på alla patienter. Vissa har kvarvarande symtom efter insatsen. I de fallen saknas evidens som kan vägleda terapeuter kring vilka ytterligare insatser som dessa patienter behöver och i vilken ordning dessa ska sättas in. Ska man exempelvis börja behandla enskilda symtom först för att sedan gå vidare med traumafokuserad KBT, och ska man sätta in läkemedelsbehandling?
2. Vilka prognostiska och preskriptiva faktorer är viktiga vid val av PTSD-behandling?
Det finns indikationer på att vissa subgrupper av PTSD-patienter, som krigsveteraner, har en annan sjukdomsprognos. Olika typer av patienter verkar också svara olika på olika former av psykologisk behandling. För att terapeuter ska kunna råda patienter kring val av behandling behöver de bättre kunskap om vilken behandling just den patienten får bäst effekt av.
3. Vilka kliniska och hälsoekonomiska interventioner är effektiva för att hjälpa personer med komplex PTSD att stabilisera och återanpassa sig?
Evidensen pekar på att personer med komplex PTSD inte alltid blir helt återställda med nuvarande interventioner. För dessa grupper krävs mer forskning om vilken behandling som ska sättas in, när och hur, för att på bästa sätt ge stabilitet och återanpassning.
4. Vilken klinisk och hälsoekonomisk effekt har emotional freedom techniques (EFT) som behandling av PTSD hos vuxna?
Det finns behov av att utveckla nya, effektivare metoder för att behandla PTSD. NICE:s kommitté noterade att evidensen för kliniska effekter av EFT verkar lovande för att öka patienters valmöjligheter bland behandlingar.
SBU:s granskning av originalrapporten
Vid SBU:s genomgång av originalrapporten användes en granskningsmall för systematiska översikter som kallas AMSTAR. Granskningen visade att litteratursökning, studieurval och dataextraktion uppfyllde definierade kvalitetskrav för en systematisk översikt.
Faktaruta 1. Posttraumatiskt stressyndrom (PTSD)
Tillståndet posttraumatiskt stressyndrom (PTSD) kan uppstå efter att en person har drabbats av en eller flera traumatiska händelser eller har bevittnat en eller flera traumatiska händelser där någon annan drabbats [1]. En traumatisk händelse definieras som exponering för faktisk eller risk för död, allvarlig skada eller sexuellt våld [1]. Exempel på traumatiska händelser kan vara en svår förlossning, en bilolycka eller andra olycksfall, våldtäkt, tortyr, slaveri, folkmord, eller långvarigt och upprepat våld i nära relationer.
PTSD kan även uppstå om en person får höra om en eller flera traumatiska händelser som drabbat en närstående, eller om en person upprepade gånger utsatts för motbjudande detaljer i traumatiska händelser under tjänsteutövning, vilket exempelvis kan drabba räddningspersonal.
Posttraumatiskt stressyndrom (PTSD) utmärks av:
- påträngade symtom relaterat till den traumatiska händelsen eller händelserna, exempelvis genom återkommande, ofrivilliga och påträngande minnen av traumat, som ofta innehåller sensoriska, emotionella och fysiologiska komponenter
- undvikande av tankar, minnen, händelser, situationer eller personer som kan påminna om den traumatiska händelsen
- försämrade kognitiva funktioner (t.ex. minne)
- negativa förändringar av kognitioner (t.ex. starka negativa tankar associerade med den traumatiska händelsen) och i sinnesstämning
- överspändhet (eng. hyperarousal) kopplat till den traumatiska händelsen som till exempel irritabilitet och argsinthet, lättskrämdhet, överdriven vaksamhet eller koncentrationssvårigheter.
En PTSD-diagnos kan sättas tidigast en månad efter den traumatiska händelsen. Personer med PTSD har ofta en samsjuklighet med andra psykiska tillstånd, som exempelvis depression, ångestsyndrom, bipoläritet och missbruk.
NICE inkluderar personer med kliniskt viktiga symtom på PTSD i översikten. Även om dessa personer inte har en formell PTSD-diagnos så har de överstigit det kliniska tröskelvärdet för PTSD. I de inkluderade studierna har man använt självrapporterade PTSD-symtom istället för en klinisk intervju.
Vissa patienter kan utveckla komplex PTSD om den traumatiska händelsen eller händelserna varit extemt hemska eller hotfulla, till exempel vid en rad upprepade eller långvariga traumatiska händelser som tortyr, folkmord, långvarig misshandel i hemmet, fysiska eller sexuella övergrepp hos barn. Komplex PTSD är en specifik diagnos i ICD-11 där patienten uppvisar kärnsymtomen för PTSD samt allvarliga relationssvårigheter, bristande känsloreglering, en ensidig och genomgripande negativ självbild i kombination med starka känslor av skam, skuld och misslyckande kopplade till traumat.
I forskning används utöver de diagnostiska klassificeringssystemen DSM eller ICD även olika validerade skalor för att mäta graden av PTSD, det vill säga om personen har fler eller färre symtom. Kriterier för en traumatisk händelse ändrades i DSM-5 och studierna i NICE-rapporten är främst baserade på kriterierna i DSM-IV.
Definitionen av PTSD i den engelska versionen av DSM-5 skiljer sig från den svenska. I den svenska saknas en essentiell del av kriteriet för PTSD i den engelska versionen, nämligen upplevd risk för allvarlig skada eller sexuellt våld. Den svenska översättningen nämner endast exponering för faktisk död eller livsfara, allvarlig skada eller sexuellt våld. Detta täcker inte den del av kriteriet i den engelska versionen som även inkluderar att vara utsatt för en risk för allvarlig skada eller sexuellt våld. Exempel på händelser som inte täcks av den svenska versionen av kriteriet är därmed händelser där patienten upplever risk för allvarlig skada, men inte har ådragit sig en faktisk allvarlig fysisk skada.
Faktaruta 2 Inkluderade insatser
Kognitiv beteendeterapi (KBT) med traumafokus
NICE använder KBT med traumafokus som ett paraplybegrepp som innefattar flera terapiformer, som KBT för PTSD, cognitive processing therapy, narrative exposure therapy (NET) och prolonged exposure therapy. Traumafokuserad KBT ska, enligt NICE, baseras på en validerad manual och ges över 8 till 12 sessioner, ibland flera om det behövs vid till exempel upprepade trauman. Behandlingen ska ges av tränade terapeuter under handledning och innehålla komponenter som
- utbildning kring psykologiska trauman och strategier för att hantera dessa
- elaborering och processande av den traumatiska händelsen
- processande av traumarelaterade emotioner som skuld och ilska
- kognitiv omstrukturering av tankar och minnen kopplade till traumat
- hjälp att komma över undvikande beteende.
Behandlingen ska fokuseras på att återetablera vardaliga färdigheter i till exempel arbete och sociala relationer. I behandlingen ska man också förbereda inför behandlingsavslut och planera extra sessioner om det behövs, exemplevis runt årsdagen av traumat. Se Lästips för en fördjupning om dessa fyra insatser.
Eye movement desensitisation and reprocessing (EMDR)
EMDR ska, enligt NICE, baseras på en validerad manual och ges över 8 till 12 sessioner av tränade terapeuter under handledning. Behandling ska inkludera psykoedukation kring reaktioner på traumat, som hur man ska hantera obehagliga minnen (ofta visuella minnesbilder), hur man identifierar och behandlar specifika obehagliga minnen samt uppmuntra patienten att få en positiv uppfattning om sig själv i situationen. EMDR ska använda upprepad bilateral stimulering, vanligtvis via ögonrörelser, för specifika störande minnen tills de inte längre väcker obehag. Behandlingen ska också inkludera avslappningstekniker och tekniker för att hantera oönskade minnesbilder eller negativa tankar som kan uppstå utanför terapin. Se Lästips för en fördjupning om EMDR.
Självhjälp med stöd
Med självhjälp med stöd avser NICE traumafokuserad internetbaserad KBT-behandling med stöd som ska vara baserad på en validerad manual och ges över 8 till 10 sessioner. Behandlingen ska innehålla
- elaborering och processande av den traumatiska händelsen
- processande av traumarelaterade emotioner
- kognitiv omstrukturering av tankar och minnen kopplade till traumat
- hjälp att komma över undvikande beteende och återetablera vardagliga färdigheter som till exempel arbete och sociala relationer.
Vidare ska behandlingen inkludera vägledning och stöd från en tränad terapeut som ska uppmana patienten att genomgå hela behandlingen, ge feed-back på hemläxor och övervaka utveckling och utfall. Se Lästips för en fördjupning om självhjälp med stöd.
Faktaruta 3 Evidensgradering enligt GRADE
GRADE-systemet (http://www.gradeworkinggroup.org) används för att göra en strukturerad bedömning av tillförlitligheten (evidensstyrkan) hos varje sammanvägt delresultat (utfall) i en systematisk översikt. Den sakliga grunden för värderingen ska redovisas tydligt så att det är möjligt för andra att granska och göra sin egen bedömning.
Bedömningen av tillförlitlighet innefattar, för varje sammanvägt delresultat:
- hur stor risken är för systematiska fel i studierna (engelska: bias, snedvridning),
- hur mycket studierna motsäger varandra (engelska: inconsistency, bristande samstämmighet),
- i vilken grad som de studerade förhållandena skiljer sig från den aktuella frågan (engelska: indirectness, bristande överförbarhet),
- hur stor den statistiska osäkerheten är (engelska: imprecision, bristande precision) samt
- hur stor risken är för snedvriden publicering av studier och resultat (engelska: publication bias).
Hänsyn tas också till storleken på delresultatet, eventuellt samband mellan dos och respons samt i vilken riktning som tänkbara snedvridande faktorer kan förväntas verka.
Tillförlitligheten graderas i fyra nivåer:
- Det sammanvägda resultatet har hög tillförlitlighet (
 )
)
(Bedömningen är att resultatet stämmer) - Det sammanvägda resultatet har måttlig tillförlitlighet (
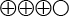 )
)
(Bedömningen är att det är troligt att resultatet stämmer) - Det sammanvägda resultatet har låg tillförlitlighet (
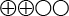 )
)
(Bedömningen är att det är möjligt att resultatet stämmer) - Det sammanvägda resultatet har mycket låg tillförlitlighet (
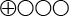 )
)
(Det går inte att bedöma om resultatet stämmer)
Lästips
- Freidman MJ, Keane TM, Resick PA. Handbook of PTSD: Science and practice, 2nd ed. New York, NY, US, Guilford Press; 2014.
- Hamblen JL, Norman SB, Sonis JH, Phelps AJ, Bisson JI, Nunes VD, et al. A guide to guidelines for the treatment of posttraumatic stress disorder in adults: An update. Psychotherapy 2019;56:359-373.
- Paunovic´ N. Posttraumatiskt stresssyndrom. In L-G Öst (Ed.) . KBT inom Psykiatrin (2 uppl.). Stockholm: Natur & Kultur; 2014;175-192
- SBU. Psykologiska behandlingar vid posttraumatiskt stressyndrom (PTSD) hos flyktingar och asylsökande. Stockholm: Statens beredning för medicinsk och social utvärdering (SBU); 2019.
För fördjupning i de olika insatserna
- KBT för PTSD: Zayfert C, Becker CB. Cognitive-behavioral Therapy for PTSD: A Case Formulation Approach, 2nd ed. Guilford Press; 2020.
- Cognitive processing therapy: Resick PA, Monson C M, Chard KM. Cognitive processing therapy for PTSD: A Comprehensive Manual. New York, NY, US, Guilford Press; 2017.
- NET: Schauer M, Schauer M, Neuner F, Elbert T. Narrative exposure therapy: A short-term treatment for traumatic stress disorders. Hogrefe Publishing; 2011.
- Prolonged exposure therapy: Foa EB, Hembree EA, Rothbaum BO. Prolonged exposure therapy for PTSD: Emotional processing of traumatic experiences: Therapist guide. New York, NY, US, Oxford University Press; 2007.
- Traumafokuserad internetbaserad KBT-behandling: Lewis C, Roberts NP, Bethell A, Robertson L, Bisson JI. Internet‐based cognitive and behavioural therapies for post‐traumatic stress disorder (PTSD) in adults. Cochrane Database of Systematic Reviews 2018.
- EMDR: Shapiro F. Eye movement desensitization and reprocessing (EMDR) therapy: Basic principles, protocols, and procedures, 3rd ed. New York, NY, US, Guilford Press; 2018.
Referenser
- American Psychiatric Association. Diagnostic and Statistical Manual of Mental Disorders (5th ed.). Arlington, VA: American Psychiatric Publishing. 2013:271–80. ISBN 978-0-89042-555-8.
- Breslau N, Kessler RC, Chilcoat HD, Schultz LR, Davis GC, Andreski P. Trauma and posttraumatic stress disorder in the community: the 1996 Detroit Area Survey of Trauma. Archives of general psychiatry. 1998;55:626-32.
- Panagioti M, Gooding PA, Tarrier N. A meta-analysis of the association between posttraumatic stress disorder and suicidality: the role of comorbid depression. Comprehensive psychiatry 2012;53:915-930.
- Hamblen JL, Norman SB, Sonis JH, Phelps AJ, Bisson JI, Nunes VD, et al. A guide to guidelines for the treatment of posttraumatic stress disorder in adults: An update. Psychotherapy 2019;56:359-373.
- Najavits LM. The problem of dropout from “gold standard” PTSD therapies. F1000prime reports. 2015;7.
- Hoge C,W, Chard KM. A window into the evolution of trauma-focused psychotherapies for posttraumatic stress disorder. Jama 2018;319:343-345.
- Foa EB, McLean CP, Zang Y, Rosenfield D, Yadin E, Yarvis JS, et al. Effect of prolonged exposure therapy delivered over 2 weeks vs 8 weeks vs present-centered therapy on PTSD symptom severity in military personnel: A randomized clinical trial. Jama 2018;319:354-364.
Projektgrupp och externa granskare
Sakkunnig
Emily Holmes, professor i psykologi, Uppsala universitet
SBU
Margareta Hedner, projektledare
Jien Long, hälsoekonom
Caroline Jungner, projektadministratör
Granskare
Ata Ghaderi, professor i psykologi, Karolinska Institutet
Bindningar och jäv
Sakkunniga och granskare har i enlighet med SBU:s krav inlämnat deklaration rörande bindningar och jäv. Dessa dokument finns tillgängliga på SBU:s kansli. SBU har bedömt att de förhållanden som redovisas där är förenliga med kraven på saklighet och opartiskhet.
Bilaga 1
Resultaten har tabellerats efter typ av utfall: Effekt av insatsen på PTSD-symtom/-diagnos (Tabell 1) eller acceptans för insats (Tabell 2). Tidig behandling syftar till behandling 1 till 3 månader efter den traumatiska händelsen och sen behandling syftar till behandling mer än 3 månader efter den traumatiska händelsen. I tabellerna presenteras de resultat som bygger på jämförelser med mer än en studie1. Evidensgraderingen är gjord av NICE.
1. Vid en enstaka liten studie bedömer SBU att det vetenskapliga underlaget i normalfallet har mycket låg tillförlitlighet.
| CAPS = Clinician Administered PTSD Scale; CIDI-PTSD = Composite International Diagnostic Interview for PTSD; DTS = Davidson Trauma Scale; EMDR = Eye movement desensitisation and reprocessing; HTQ = Harvard Trauma Questionnaire; IES = Impact of Event Scale; IES-R = Impact of Event Scale-Revised; KBT = Kognitiv beteendeterapi; KI = Konfidensintervall; MBSR = Mindfulnessbaserad stressreduktion; MPSS = Modified PTSD Symptom Scale; PCL = PTSD Checklist for DSM-5; PDS = Post-traumatic Diagnostic Scale; PSS-I = Posttraumatic symptom scale – interview version; PSS-SR = PTSD Symptom Scale-Self Report; PTSD = Posttraumatiskt stressyndrom; RR = Riskkvot; SI-PTSD = Structured Interview for PTSD; SMD = Standardiserad medelvärdesskillnad; SSRI = Selektiva serotoninåterupptagshämmare | |||||
| Jämförelse | Antal studier/ patienter | Utfallsmått Uppföljning |
Resultat SMD/RR (KI)* |
Tillförlitlighet | Figur (i originalrapporten) |
| KBT med traumafokus jämfört med väntelista eller ingen behandling Tidig behandling |
2/265 | PTSD-symtom (klinikerskattad, CAPS change score) 4 veckor efter insats |
SMD –0,43 (–0,98 till 0,12) Ingen skillnad |
Mycket låg |
Figur 3 |
| KBT med traumafokus jämfört med väntelista Sen behandling |
14/618 | PTSD-symtom (självskattade, PCL/SPTSS/HTQ/ MPSS/PDS/PSS-SR/ IES-R change score) 1 till 26 veckor efter insats |
SMD –1,64 (–2,29 till –1,00) Fördel KBT med traumafokus |
Mycket låg |
Figur 9 |
| KBT med traumafokus jämfört med väntelista Sen behandling |
2/145 | PTSD-symtom (självskattade, IES/HTQ change score) 6 till 7 veckor efter insats |
SMD –0,7 (–1,12 till –0,28) Fördel KBT med traumafokus |
Mycket låg |
Figur 10 |
| KBT med traumafokus jämfört med väntelista Sen behandling |
12/632 | PTSD-symtom (klinikerskattad, CAPS/HTQ/SI–PTSD/PSS-I change score) 2 till 20 veckor efter insats |
SMD –1,35 (–1,81 till – 0,89) Fördel KBT med traumafokus |
Mycket låg |
Figur 14 |
| KBT med traumafokus jämfört med väntelista Sen behandling |
4/507 | PTSD-symtom (klinikerskattad, CAPS/PSS-I/HTQ change score) 3 till 5 månader efter insats |
SMD –0,58 (–0,9 till –0,25) Fördel KBT med traumafokus |
Låg |
Figur 15 |
| KBT med traumafokus jämfört med väntelista Sen behandling |
14/628 | Remission (antal personer som inte längre möter diagnostiska kriteriet för PTSD eller inte ligger över det kliniska tröskelvärdet på skalan) 2 till 20 veckor efter insats |
RR 2,83 (2,20 till 3,64) KBT med traumafokus: 191/321 (59,5 %) Väntelista: 56/307 (18,6 %) Fördel KBT med traumafokus |
Mycket låg |
Figur 16 |
| KBT med traumafokus jämfört med väntelista Sen behandling |
3/175 | Remission (antal personer som inte längre möter diagnostiska kriteriet för PTSD eller inte ligger över det kliniska tröskelvärdet på skalan) 3 till 6 månader |
RR 2,4 (1,68 till 3,42) KBT med traumafokus: 55/88 (62,5 %) Väntelista: 21/87 (24,1 %) Fördel KBT med traumafokus |
Mycket låg |
Figur 17 |
| KBT med traumafokus jämfört med väntelista Sen behandling |
3/111 | Respons (självskattad, antal personer som uppvisar en signifikant förbättring) 10 till 13 veckor efter insats |
RR 4,75 (2,28 till 9,88) KBT med traumafokus: 38/55 (69,1 %) Väntelista: 6/56 (10,7 %) Fördel KBT med traumafokus |
Låg |
Figur 19 |
| KBT med traumafokus jämfört med väntelista Sen behandling |
3/89 | Respons (klinikerskattad, antal personer som uppvisar en signifikant förbättring) 2 till 12 veckor efter insats |
RR 2,53 (1,01 till 6,31) KBT med traumafokus: 20/45 (44,4 %) Väntelista: 7/44 (15,9 %) Fördel KBT med traumafokus |
Låg |
Figur 21 |
| KBT med traumafokus + läkemedel/ sedvanlig vård jämfört med läkemedel/ sedvanlig vård (uppmärksamhetsplacebo) Sen behandling |
21/1 179 | PTSD-symtom (självskattade, IES/IES-R/PDS/PSS-SR/ HTQ/DTS/PCL/MPSS change score) 3 till 26 veckor efter insats |
SMD –1,18 (–1,55 till –0,82) Fördel KBT med traumafokus |
Mycket låg |
Figur 52 |
| KBT med traumafokus + läkemedel/ sedvanlig vård jämfört med läkemedel/ sedvanlig vård (uppmärksamhetsplacebo) Sen behandling |
2/134 | PTSD-symtom (självskattade, PDS/ PCL change score) 1 månad efter insats |
SMD –1,56 (–2,16 till –0,95) Fördel KBT med traumafokus |
Mycket låg |
Figur 53 |
| KBT med traumafokus + läkemedel/ sedvanlig vård jämfört med läkemedel/ sedvanlig vård (uppmärksamhetsplacebo) Sen behandling |
4/286 | PTSD-symtom (självskattade, IES-R/PDS/PCL change score) 3 till 4 månader efter insats |
SMD –1,22 (–1,65 till –0,079) Fördel KBT med traumafokus |
Mycket låg |
Figur 54 |
| KBT med traumafokus + läkemedel/ sedvanlig vård jämfört med läkemedel/ sedvanlig vård (uppmärksamhetsplacebo) Sen behandling |
3/201 | PTSD-symtom (självskattade, IES-R/PDS change score) 5 till 6 månader efter insats |
SMD –0,88 (–1,45 till –0,31) Fördel KBT med traumafokus |
Mycket låg |
Figur 55 |
| KBT med traumafokus + läkemedel/ sedvanlig vård jämfört med läkemedel/ sedvanlig vård (± uppmärksamhetsplacebo) Sen behandling |
3/121 | PTSD-symtom (självskattade, PDS change score) 9 till 12 månader efter insats |
SMD –0,77 (–1,98 till 0,44) Ingen skillnad |
Mycket låg |
Figur 56 |
| KBT med traumafokus + läkemedel/ sedvanlig vård jämfört med läkemedel/ sedvanlig vård (± uppmärksamhetsplacebo) Sen behandling |
22/1 640 | PTSD-symtom (klinikerskattade, CAPS/HTQ/PSS-I/ SI-PTSD change score) 2 till 26 veckor efter insats |
SMD –1,35 (–1,69 till –1,02) Fördel KBT med traumafokus |
Mycket låg |
Figur 57 |
| KBT med traumafokus + läkemedel/ sedvanlig vård jämfört med läkemedel/ sedvanlig vård (± uppmärksamhetsplacebo) Sen behandling |
4/343 | PTSD-symtom (klinikerskattade, CAPS change score) 1 månad efter insats |
SMD –0,81 (–1,54 till –0,08) Fördel KBT med traumafokus |
Mycket låg |
Figur 58 |
| KBT med traumafokus + läkemedel/ sedvanlig vård jämfört med läkemedel/ sedvanlig vård (± uppmärksamhetsplacebo) 18Sen behandling |
5/280 | PTSD-symtom (klinikerskattade, CAPS change score) 3 till 4 månader efter insats |
SMD –1,01 (–1,76 till –0,27) Fördel KBT med traumafokus |
Mycket låg |
Figur 59 |
| KBT med traumafokus + läkemedel/ sedvanlig vård jämfört med läkemedel/ sedvanlig vård (± uppmärksamhetsplacebo) Sen behandling |
7/648 | PTSD-symtom (klinikerskattade, CAPS/HTQ/PSS-I/PDS change score) 5 till 6 månader efter insats |
SMD –0,78 (–1,06 till –0,51) Fördel KBT med traumafokus |
Låg |
Figur 60 |
| KBT med traumafokus + läkemedel/ sedvanlig vård jämfört med läkemedel/ sedvanlig vård (± uppmärksamhetsplacebo) Sen behandling |
3/94 | PTSD-symtom (klinikerskattade, CAPS/PDS-I/CIDI-PTSD change score) 9 till 12 månader efter insats |
SMD 0,6 (1,67 till 0,47) Ingen skillnad |
Mycket låg |
Figur 61 |
| KBT med traumafokus + läkemedel/ sedvanlig vård jämfört med läkemedel/ sedvanlig vård (± uppmärksamhetsplacebo) Sen behandling |
12/912 | Remission (antal personer som inte längre möter diagnostiska kriteriet för PTSD eller inte ligger över det kliniska tröskelvärdet på skalan) 6 till 26 veckor efter insats |
RR 3,34 (1,95 till 5,73) KBT med traumafokus: 235/505 (46,5 %) Kontroll: 59/412 (14,3 %) Fördel KBT med traumafokus |
Mycket låg |
Figur 62 |
| KBT med traumafokus + läkemedel/ sedvanlig vård jämfört med läkemedel/ sedvanlig vård (± uppmärksamhetsplacebo) Sen behandling |
3/249 | Remission (antal personer som inte längre möter diagnostiska kriteriet för PTSD eller inte ligger över det kliniska tröskelvärdet på skalan) 1 till 3 månader efter insats |
RR 1,67 (0,73 till 3,81) KBT med traumafokus: 34/135 (25,2 %) Kontroll: 16/114 (14,0 %) Ingen skillnad |
Låg |
Figur 63 |
| KBT med traumafokus + läkemedel/ sedvanlig vård jämfört med läkemedel/ sedvanlig vård (± uppmärksamhetsplacebo) Sen behandling |
4/324 | Remission (antal personer som inte längre möter diagnostiska kriteriet för PTSD eller inte ligger över det kliniska tröskelvärdet på skalan) 6 månader efter insats |
RR 2,26 (1,39 till 3,66) KBT med traumafokus: 49/176 (27,8 %) Kontroll: 17/148 (11,5 %) Fördel KBT med traumafokus |
Låg |
Figur 65 |
| KBT med traumafokus + läkemedel/ sedvanlig vård jämfört med läkemedel/ sedvanlig vård (± uppmärksamhetsplacebo) Sen behandling |
5/328 | Respons (självskattad, antal personer som uppvisar en signifikant förbättring) 5 till 20 veckor efter insats |
RR 1,83 (1,08 till 3,1) KBT med traumafokus: 100/197 (50,8 %) Kontroll: 33/131 (25,2 %) Fördel KBT med traumafokus |
Mycket låg |
Figur 66 |
| KBT med traumafokus + läkemedel/ sedvanlig vård jämfört med läkemedel/ sedvanlig vård (± uppmärksamhetsplacebo) Sen behandling |
4/245 | Respons (klinikerskattad, antal personer som uppvisar en signifikant förbättring) 6 till 14 veckor efter insats |
RR 2,86 (1,44 till 5,69) KBT med traumafokus: 63/129 (48,8 %) Kontroll: 19/116 (16,4 %) Fördel KBT med traumafokus |
Mycket låg |
Figur 68 |
| KBT med traumafokus + läkemedel/ sedvanlig vård jämfört med läkemedel/ sedvanlig vård (± uppmärksamhetsplacebo) Sen behandling |
2/141 | Respons (klinikerskattad, antal personer som uppvisar en signifikant förbättring) 1 månad efter insats |
RR 3,65 (0,37 till 36,42) KBT med traumafokus: 34/81 (29,6 %) Kontroll: 10/60 (16,7 %) Ingen skillnad |
Mycket låg |
Figur 69 |
| KBT med traumafokus (± sedvanlig vård) jämfört med EMDR (± sedvanlig vård) Sen behandling |
4/139 | PTSD-symtom (självskattade, IES/IES-R/PSS-SR change score) 6 till 10 veckor efter insats |
SMD 0,60 (–0,27 till 1,48) Ingen skillnad |
Mycket låg |
Figur 114 |
| KBT med traumafokus (± sedvanlig vård) jämfört med EMDR (± sedvanlig vård) Sen behandling |
5/204 | PTSD-symtom (klinikerskattade, CAPS/SI-PTSD change score) | SMD 0,2 (–0,23 till 0,63) Ingen skillnad |
Mycket låg |
Figur 117 |
| KBT med traumafokus (± sedvanlig vård) jämfört med EMDR (± sedvanlig vård) Sen behandling |
4/230 | Remission (antal personer som inte längre möter diagnostiska kriteriet för PTSD eller inte ligger över det kliniska tröskelvärdet på skalan) 6 till 8 veckor efter insats |
RR 0,84 (0,35 till 2,04) KBT med traumafokus: 64/125 (51,2 %) EMDR: 73/105 (69,5 %) Ingen skillnad |
Mycket låg |
Figur 120 |
| KBT med traumafokus (± sedvanlig vård) jämfört med KBT utan traumafokus (± sedvanlig vård) Sen behandling |
2/121 | PTSD-symtom (klinikerskattade, CAPS change score) 1 till 3 månader efter insats |
SMD –0,53 (–1,35 till 0,30) Ingen skillnad |
Mycket låg |
Figur 149 |
| KBT med traumafokus (± sedvanlig vård) jämfört counselling (± sedvanlig vård) Sen behandling |
6/177 | PTSD-symtom (självskattade, PCL/PDS/PSS-SR change score) 1 till 13 veckor efter insats |
SMD –0,58 (–1,11 till –0,05) Fördel KBT med traumafokus |
Mycket låg |
Figur 159 |
| KBT med traumafokus (± sedvanlig vård) jämfört counselling (± sedvanlig vård) Sen behandling |
5/434 | PTSD-symtom (självskattade, PCL/PDS/PSS-SR change score) 2 till 4 månader efter insats |
SMD –0,38 (–0,81 till 0,05) Ingen skillnad |
Mycket låg |
Figur 160 |
| KBT med traumafokus (± sedvanlig vård) jämfört counselling (± sedvanlig vård) Sen behandling |
4/392 | PTSD-symtom (självskattade, PCL/PDS/PSS-SR change score) 6 till 8 månader efter insats |
SMD –0,30 (–0,83 till 0,24) Ingen skillnad |
Mycket låg |
Figur 161 |
| KBT med traumafokus (± sedvanlig vård) jämfört counselling (± sedvanlig vård) Sen behandling |
2/79 | PTSD-symtom (självskattade, PCL/PDS/PSS-SR change score) 1 år efter insats |
SMD –1,91 (–2,78 till 0,95) Ingen skillnad |
Mycket låg |
Figur 162 |
| KBT med traumafokus (± sedvanlig vård) jämfört counselling (± sedvanlig vård) Sen behandling |
6/321 | PTSD-symtom (klinikerskattade, CAPS/PSS-I change score) 5 till 16 veckor efter insats |
SMD –1,04 (–1,73 till –0,36) Fördel KBT med traumafokus |
Mycket låg |
Figur 164 |
| KBT med traumafokus (± sedvanlig vård) jämfört counselling (± sedvanlig vård) Sen behandling |
3/184 | PTSD-symtom (klinikerskattade, CAPS change score) 3 månader efter insats |
SMD –0,89 (–1,42 till –0,37) Fördel KBT med traumafokus |
Mycket låg |
Figur 165 |
| KBT med traumafokus (± sedvanlig vård) jämfört counselling (± sedvanlig vård) Sen behandling |
2/132 | PTSD-symtom (klinikerskattade, CAPS change score) 6 månader efter insats |
SMD –0,85 (–1,20 till –0,49) Fördel KBT med traumafokus |
Låg |
Figur 166 |
| KBT med traumafokus (± sedvanlig vård) jämfört counselling (± sedvanlig vård) Sen behandling |
3/109 | PTSD-symtom (klinikerskattade, CAPS/PSS-I/CIDI-PTSD change score) 1 år efter insats |
SMD –1,62 (–2,87 till –0,38) Fördel KBT med traumafokus |
Mycket låg |
Figur 167 |
| KBT med traumafokus (± sedvanlig vård) jämfört counselling (± sedvanlig vård) Sen behandling |
6/320 | Remission (antal personer som inte längre möter diagnostiska kriteriet för PTSD eller inte ligger över det kliniska tröskelvärdet på skalan) 5 till 16 veckor efter insats |
RR 1,63 (1,25 till 2,13) KBT med traumafokus: 89/170 (52,4 %) Counselling: 45/150 (30 %) Fördel KBT med traumafokus |
Låg |
Figur 169 |
| KBT med traumafokus (± sedvanlig vård) jämfört counselling (± sedvanlig vård) Sen behandling |
2/100 | Remission (antal personer som inte längre möter diagnostiska kriteriet för PTSD eller inte ligger över det kliniska tröskelvärdet på skalan) 3 månader efter insats |
RR 2,68 (1,29 till 5,59) KBT med traumafokus: 37/52 (71,1 %) Counselling: 12/48 (25 %) Fördel KBT med traumafokus |
Mycket låg |
Figur 170 |
| KBT med traumafokus (± sedvanlig vård) jämfört counselling (± sedvanlig vård) Sen behandling |
5/472 | Remission (antal personer som inte längre möter diagnostiska kriteriet för PTSD eller inte ligger över det kliniska tröskelvärdet på skalan) 6 till 8 månader efter insats |
RR 1,64 (1,10 till 2,44) KBT med traumafokus: 105/246 (42,7 %) Counselling: 63/226 (27,9 %) Fördel KBT med traumafokus |
Mycket låg |
Figur 171 |
| KBT med traumafokus (± sedvanlig vård) jämfört counselling (± sedvanlig vård) Sen behandling |
2/70 | Remission (antal personer som inte längre möter diagnostiska kriteriet för PTSD eller inte ligger över det kliniska tröskelvärdet på skalan) 1 år efter insats |
RR 1,86 (1,19 till 2,91) KBT med traumafokus: 28/38 (73,7 %) Counselling: 12/32 (37,5 %) Fördel KBT med traumafokus |
Låg |
Figur 172 |
| KBT med traumafokus (± sedvanlig vård) jämfört present-centred therapy (± sedvanlig vård) Sen behandling |
4/766 | PTSD-symtom (självskattade, PCL change score) 10 till 30 veckor efter insats |
SMD –1,29 (–2,59 till 0,02) Ingen skillnad |
Mycket låg |
Figur 198 |
| KBT med traumafokus (± sedvanlig vård) jämfört present-centred therapy (± sedvanlig vård) Sen behandling |
2/370 | PTSD-symtom (självskattade, PCL change score) 2 till 3 månader efter insats |
SMD –2,83 (–6,62 till 0,97) Ingen skillnad |
Mycket låg |
Figur 199 |
| KBT med traumafokus (± sedvanlig vård) jämfört present-centred therapy (± sedvanlig vård) Sen behandling |
2/370 | PTSD-symtom (självskattade, PCL change score) 6 månader efter insats |
SMD –2,43 (–5,80 till 0,98) Ingen skillnad |
Mycket låg |
Figur 201 |
| KBT med traumafokus (± sedvanlig vård) jämfört present-centred therapy (± sedvanlig vård) Sen behandling |
6/970 | PTSD-symtom (klinikerskattade, CAPS change score) 10 till 30 veckor efter insats |
SMD –0,65 (–1,17 till –0,14) Fördel KBT med traumafokus |
Mycket låg |
Figur 202 |
| KBT med traumafokus (± sedvanlig vård) jämfört present-centred therapy (± sedvanlig vård) Sen behandling |
4/602 | PTSD-symtom (klinikerskattade, CAPS change score) 1 till 3 månader efter insats |
SMD –0,91 (–1,70 till –0,13) Fördel KBT med traumafokus |
Mycket låg |
Figur 203 |
| KBT med traumafokus (± sedvanlig vård) jämfört present-centred therapy (± sedvanlig vård) Sen behandling |
4/602 | PTSD-symtom (klinikerskattade, CAPS change score) 6 månader efter insats |
SMD –0,55 (–1,04 till –0,06) Fördel KBT med traumafokus |
Mycket låg |
Figur 205 |
| KBT med traumafokus (± sedvanlig vård) jämfört present-centred therapy (± sedvanlig vård) Sen behandling |
3/531 | Remission (antal personer som inte längre möter diagnostiska kriteriet för PTSD eller inte ligger över det kliniska tröskelvärdet på skalan) 10 till 20 veckor efter insats |
RR 1,44 (0,97 till 2,13) KBT med traumafokus: 92/268 (34,3 %) Present-centred therapy: 59/263 (22,4 %) Ingen skillnad |
Låg |
Figur 206 |
| KBT med traumafokus (± sedvanlig vård) jämfört present-centred therapy (± sedvanlig vård) Sen behandling |
3/516 | Remission (antal personer som inte längre möter diagnostiska kriteriet för PTSD eller inte ligger över det kliniska tröskelvärdet på skalan) 1 till 3 månader efter insats |
RR 1,42 (1,12 till 1,80) KBT med traumafokus: 103/256 (40,2 %) Present-centred therapy: 75/260 (28,8 %) Fördel KBT med traumafokus |
Låg |
Figur 207 |
| KBT med traumafokus (± sedvanlig vård) jämfört present-centred therapy (± sedvanlig vård) Sen behandling |
3/516 | Remission (antal personer som inte längre möter diagnostiska kriteriet för PTSD eller inte ligger över det kliniska tröskelvärdet på skalan) 6 månader efter insats |
RR 1,19 (0,85 till 1,68) KBT med traumafokus: 97/256 (37,9 %) Present-centred therapy: 86/260 (33,1 %) Ingen skillnad |
Låg |
Figur 208 |
| KBT med traumafokus (± sedvanlig vård) jämfört present-centred therapy (± sedvanlig vård) Sen behandling |
3/680 | Respons (klinikerskattad, antal personer som uppvisar en signifikant förbättring) 10 till 30 veckor efter insats |
RR 1,15 (0,99 till 1,33) KBT med traumafokus: 172/339 (50,7 %) Present-centred therapy: 154/341 (45,2 %) Ingen skillnad |
Låg |
Figur 209 |
| KBT med traumafokus (± sedvanlig vård) jämfört självhjälp utan stöd (± sedvanlig vård) Sen behandling |
2/182 | Remission (antal personer som inte längre möter diagnostiska kriteriet för PTSD eller inte ligger över det kliniska tröskelvärdet på skalan) 12 veckor efter insats |
RR 2,32 (0,85 till 6,31) KBT med traumafokus: 50/91 (54,9 %) Självhjälp utan stöd: 24/91 (26,4 %) Ingen skillnad |
Mycket låg |
Figur 249 |
| KBT med traumafokus (± sedvanlig vård) jämfört med avslappning (± sedvanlig vård) Sen behandling |
3/80 | PTSD-symtom (självskattade, PCL/PSS-SR change score) 14 veckor efter insats |
SMD –1,18 (–2,16 till –0,2) Fördel KBT med tramafokus |
Mycket låg |
Figur 269 |
| KBT med traumafokus (± sedvanlig vård) jämfört med avslappning (± sedvanlig vård) Sen behandling |
2/54 | PTSD-symtom (självskattade, PCL/PSS-SR change score) 3 månader efter insats |
SMD –1,47 (–2,66 till –0,28) Fördel KBT med tramafokus |
Mycket låg |
Figur 270 |
| KBT med traumafokus (± sedvanlig vård) jämfört med avslappning (± sedvanlig vård) Sen behandling |
2/82 | PTSD-symtom (klinikerskattade, CAPS change score) 14 veckor efter insats |
SMD –0,56 (–1,00 till –0,12) Fördel KBT med tramafokus |
Låg |
Figur 271 |
| KBT med traumafokus (± sedvanlig vård) jämfört med avslappning (± sedvanlig vård) Sen behandling |
2/111 | Remission (antal personer som inte längre möter diagnostiska kriteriet för PTSD eller inte ligger över det kliniska tröskelvärdet på skalan) 14 veckor efter insats |
RR 1,58 (0,73 till 3,46) KBT med traumafokus: 15/60 (25 %) Avslappning: 8/51 (15,7 %) Ingen skillnad |
Mycket låg |
Figur 273 |
| KBT med traumafokus jämfört med SSRI Sen behandling |
2/226 | PTSD-symtom (självskattade, HTQ/PDS change score) 12 till 26 veckor efter insats |
SMD 0,35 (0,06 till 0,63) Fördel SSRI |
Mycket låg |
Figur 291 |
| KBT med traumafokus jämfört med SSRI Sen behandling |
2/161 | PTSD-symtom (klinikerskattade) 10 till 12 veckor efter insats |
SMD –0,76 (–1,13 till –0,39) Fördel KBT med tramafokus |
Låg |
Figur 292 |
| KBT utan traumafokus (± sedvanlig vård) jämfört väntelista Sen behandling |
5/208 | PTSD-symtom (självskattade) 3 till 15 veckor efter insats |
SMD –0,93 (–1,26 till –0,59) Fördel KBT utan traumafokus |
Låg |
Figur 308 |
| KBT utan traumafokus (± sedvanlig vård) jämfört väntelista Sen behandling |
4/339 | PTSD-symtom (klinikerskattade) 3 till 26 veckor efter insats |
SMD –0,59 (–0,61 till –0,37) Fördel KBT utan traumafokus |
Mycket låg |
Figur 309 |
| KBT utan traumafokus (± sedvanlig vård) jämfört med väntelista Sen behandling |
3/194 | Remission (antal personer som inte längre möter diagnostiska kriteriet för PTSD eller inte ligger över det kliniska tröskelvärdet på skalan) 12 till 15 veckor efter insats |
RR 1,94 (0,65 till 5,83) KBT med traumafokus: 51/104 (49,0 %) Väntelista: 23/90 (25,6 %) Ingen skillnad |
Mycket låg |
Figur 311 |
| KBT utan traumafokus (± sedvanlig vård) jämfört med uppmärksamhetsplacebo (± sedvanlig vård) Sen behandling |
2/413 | PTSD-symtom (självskattade) 3 till 6 veckor efter insats |
SMD –0,22 (–0,61 till 0,16) Ingen skillnad |
Låg |
Figur 329 |
| Present-centred therapy (± sedvanlig vård) jämfört med sedvanlig vård Tidig behandling |
2/119 | PTSD-symtom (klinikerskattade) 6 till 23 veckor efter insats |
SMD –0,52 (–0,89 till –0,15) Fördel present-centered therapy |
Mycket låg |
Figur 352 |
| Present-centred therapy (± sedvanlig vård) jämfört med sedvanlig vård Tidig behandling |
2/116 | PTSD-symtom (klinikerskattade) 3 månader efter insats |
SMD –0,44 (–1,26 till 0,37) Ingen skillnad |
Mycket låg |
Figur 352 |
| Present-centred therapy (± sedvanlig vård) jämfört med sedvanlig vård Tidig behandling |
2/114 | PTSD-symtom (klinikerskattade) 6 månader efter insats |
SMD –0,24 (–0,91 till 0,43) Ingen skillnad |
Mycket låg |
Figur 352 |
| Present-centred therapy jämfört med väntelista Sen behandling |
2/143 | PTSD-symtom (klinikerskattade) 12 till 20 veckor efter insats |
SMD –1,02 (–1,37 till –0,67) Fördel present-centered therapy |
Mycket låg |
Figur 356 |
| Present-centred therapy jämfört med väntelista Sen behandling |
2/143 | Remission (antal personer som inte längre möter diagnostiska kriteriet för PTSD eller inte ligger över det kliniska tröskelvärdet på skalan) 12 till 20 veckor efter insats |
RR 3,65 (0,43 till 31,00) Present-centred therapy: 15/75 (20 %) Väntelista: 4/68 (5,9 %) Ingen skillnad |
Mycket låg |
Figur 357 |
| Metakognitiv terapi (± sedvanlig vård) jämfört med väntelista (± sedvanlig vård) Sen behandling |
2/40 | PTSD-symtom (självskattade) 8 veckor efter insats |
SMD –3,45 (–4,51 till –2,39) Fördel metakognitiv terapi |
Låg |
Figur 364 |
| Rekonsolidering av traumatiska minnen i kombination med sedvanlig vård jämfört med sedvanlig vård Sen behandling |
2/104 | PTSD-symtom (klinikerskattade) 5 veckor efter insats |
SMD –3,94 (–5,68 till –2,20) Fördel rekonsolidering av traumatiska minnen |
Mycket låg |
Figur 369 |
| En session av beteendeterapi jämfört med väntelista eller sedvanlig vård Sen behandling |
2/90 | PTSD-symtom (klinikerskattade) 6 till 8 veckor efter insats |
SMD –1,2 (–1,65 till –0,75) Fördel en session av beteendeterapi |
Mycket låg |
Figur 373 |
| EMDR (± sedvanlig vård) jämfört med väntelista eller sedvanlig vård Sen behandling |
10/440 | PTSD-symtom (självskattade) 1 till 10 veckor efter insats |
SMD –1,56 (–2,32 till –0,81) Fördel EMDR |
Mycket låg |
Figur 380 |
| EMDR (± sedvanlig vård) jämfört med väntelista eller sedvanlig vård Sen behandling |
2/145 | PTSD-symtom (självskattade) 1 månad efter insats |
SMD –1,43 (–2,98 till 0,12) Ingen skillnad |
Mycket låg |
Figur 381 |
| EMDR (± sedvanlig vård) jämfört med väntelista eller sedvanlig vård Sen behandling |
2/64 | PTSD-symtom (klinikerskattade) 2 till 6 veckor efter insats |
SMD –1,45 (–3,30 till 0,39) Ingen skillnad |
Mycket låg |
Figur 382 |
| EMDR (± sedvanlig vård) jämfört med väntelista eller sedvanlig vård Sen behandling |
3/194 | Remission (antal personer som inte längre möter diagnostiska kriteriet för PTSD eller inte ligger över det kliniska tröskelvärdet på skalan) 1 till 7 veckor efter insats |
RR 7,34 (3,68 till 14,65) EMDR: 55/92 (59,8 %) Väntelista eller sedvanlig vård: 8/102 (7,8 %) Fördel EMDR |
Måttlig |
Figur 383 |
| EMDR (± sedvanlig vård) jämfört med väntelista eller sedvanlig vård Sen behandling |
2/145 | Remission (antal personer som inte längre möter diagnostiska kriteriet för PTSD eller inte ligger över det kliniska tröskelvärdet på skalan) 1 månad efter insats |
RR 10,31 (3,87 till 27,5) EMDR: 35/67 (52,2 %) Väntelista eller sedvanlig vård: 4/78 (5,1 %) Fördel EMDR |
Låg |
Figur 384 |
| EMDR (± sedvanlig vård jämfört med avslappning (± sedvanlig vård) Sen behandling |
2/52 | PTSD-symtom (självskattade) 6 veckor efter insats |
SMD –0,26 (–0,82 till 0,30) Ingen skillnad |
Låg |
Figur 414 |
| EMDR (± sedvanlig vård) jämfört med avslappning (± sedvanlig vård) Sen behandling |
2/88 | Remission (antal personer som inte längre möter diagnostiska kriteriet för PTSD eller inte ligger över det kliniska tröskelvärdet på skalan) 13 till 26 veckor efter insats |
RR 0,93 (0,43 till 2,01) EMDR: 18/44 (40,9 %) Avslappning: 19/44 (43,2 %) Ingen skillnad |
Mycket låg |
Figur 420 |
| Counselling (± sedvanlig vård) jämfört med väntelista eller sedvanlig vård Sen behandling |
4/249 | PTSD-symtom (självskattade) 3 till 14 veckor efter insats |
SMD –0,97 (–1,24 till –0,69) Fördel counselling |
Låg |
Figur 467 |
| Counselling (± sedvanlig vård) jämfört med väntelista eller sedvanlig vård Sen behandling |
2/234 | PTSD-symtom (självskattade) 1 till 4 månader efter insats |
SMD –0,63 (–1,51 till 0,25) Ingen skillnad |
Mycket låg |
Figur 468 |
| Counselling (± sedvanlig vård) jämfört med väntelista eller sedvanlig vård Sen behandling |
2/190 | PTSD-symtom (självskattade) 8 till 12 månader efter insats |
SMD –1,03 (–1,68 till –0,38) Fördel counselling |
Mycket låg |
Figur 469 |
| Counselling (± sedvanlig vård) jämfört med väntelista eller sedvanlig vård Sen behandling |
2/111 | PTSD-symtom (klinikerskattade) 12 till 14 veckor efter insats |
SMD –0,94 (–1,39 till –0,49) Fördel counselling |
Låg |
Figur 470 |
| Counselling (± sedvanlig vård) jämfört med väntelista eller sedvanlig vård Sen behandling |
2/102 | Remission (antal personer som inte längre möter diagnostiska kriteriet för PTSD eller inte ligger över det kliniska tröskelvärdet på skalan) 13 till 26 veckor efter insats |
RR 2,38 (1,05 till 5,38) Counselling: 16/51 (31,4 %) Väntelista: 6/51 (11,8 %) Fördel counselling |
Låg |
Figur 472 |
| Counselling (± sedvanlig vård) jämfört med väntelista eller sedvanlig vård Sen behandling |
2/192 | Remission (antal personer som inte längre möter diagnostiska kriteriet för PTSD eller inte ligger över det kliniska tröskelvärdet på skalan) 8 till 12 månader efter insats |
RR 1,94 (0,98 till 3,85) Counselling: 33/125 (26,4 %) Väntelista: 9/67 (13,4 %) Fördel counselling |
Mycket låg |
Figur 473 |
| Kombinerad somatisk och kognitiv terapi (± sedvanlig vård) jämfört med väntelista (± sedvanlig vård) Sen behandling |
4/484 | PTSD-symtom (självskattade) 0 till 6 veckor efter insats |
SMD –2,13 (–3,47 till –0,79) Fördel Kombinerad somatisk och kognitiv terapi |
Mycket låg |
Figur 483 |
| Attention Bias Modification jämfört med uppmärksamhetsplacebo Sen behandling |
3/170 | PTSD-symtom (självskattade) 3 till 4 veckor efter insats |
SMD 2,48 (–0,32 till 5,28) Ingen skillnad |
Mycket låg |
Figur 501 |
| Attention Bias Modification jämfört med uppmärksamhetsplacebo Sen behandling |
2/118 | PTSD-symtom (klinikerskattade) 3 till 4 veckor efter insats |
SMD 1,62 (–2,31 till 5,55) Ingen skillnad |
Mycket låg |
Figur 502 |
| Självhjälp med stöd (± sedvanlig vård) jämfört med väntelista eller sedvanlig vård Sen behandling |
6/484 | PTSD-symtom (självskattade) 5 till 10 veckor efter insats |
SMD –1,38 (–1,80 till –0,97) Fördel självhjälp med stöd |
Låg |
Figur 523 |
| Självhjälp med stöd (± sedvanlig vård) jämfört med väntelista eller sedvanlig vård Sen behandling |
3/161 | PTSD-symtom (självskattade) 1 till 3 månader efter insats |
SMD –0,98 (–2,03 till 0,00) Fördel självhjälp med stöd |
Mycket låg |
Figur 524 |
| Självhjälp med stöd (± sedvanlig vård) jämfört med väntelista eller sedvanlig vård Sen behandling |
2/221 | Respons (antal personer som uppvisar en signifikant förbättring) 5 till 8 veckor efter insats |
RR 5,69 (1,40 till 23,05) Självhjälp med stöd: 57/110 (51,8 %) Väntelista: 10/111 (9,0 %) Fördel självhjälp med stöd |
Mycket låg |
Figur 527 |
| Självhjälp med stöd (± sedvanlig vård) jämfört med väntelista eller sedvanlig vård Sen behandling |
2/211 | Remission (antal personer som inte längre möter diagnostiska kriteriet för PTSD eller inte ligger över det kliniska tröskelvärdet på skalan) 5 till 8 veckor efter insats |
RR 3,01 (0,65 till 14,00) Självhjälp med stöd: 53/105 (50,5 %) Väntelista: 19/106 (17,9 %) Ingen skillnad |
Mycket låg |
Figur 528 |
| Självhjälp utan stöd jämfört med väntelista Sen behandling |
5/288 | PTSD-symtom (självskattade) 3 till 14 veckor efter insats |
SMD –0,65 (–0,90 till –0,40) Fördel självhjälp utan stöd |
Låg |
Figur 556 |
| Självhjälp utan stöd jämfört med väntelista Sen behandling |
2/103 | Remission (antal personer som inte längre möter diagnostiska kriteriet för PTSD eller inte ligger över det kliniska tröskelvärdet på skalan) 6 till 12 veckor efter insats |
RR 2,61 (1,42 till 4,81) Självhjälp utan stöd: 27/50 (54 %) Väntelista: 11/53 (20,8 %) Ingen skillnad |
Mycket låg |
Figur 557 |
| Självhjälp utan stöd jämfört med väntelista Sen behandling |
2/103 | Remission (antal personer som inte längre möter diagnostiska kriteriet för PTSD eller inte ligger över det kliniska tröskelvärdet på skalan) 3 till 6 månader efter insats |
RR 1,53 (1,01 till 2,34) Självhjälp utan stöd: 29/50 (58 %) Väntelista: 20/53 (37,7 %) Ingen skillnad |
Mycket låg |
Figur 557 |
| Självhjälp utan stöd jämfört med väntelista Sen behandling |
4/283 | Respons (antal personer som uppvisar en signifikant förbättring) 4 till 13 veckor efter insats |
RR 2,39 (1,11 till 5,14) Självhjälp utan stöd: 66/137 (48,2 %) Väntelista: 27/135 (20 %) Ingen skillnad |
Mycket låg |
Figur 558 |
| Självhjälp utan stöd jämfört med väntelista Sen behandling |
2/103 | Remission (antal personer som inte längre möter diagnostiska kriteriet för PTSD eller inte ligger över det kliniska tröskelvärdet på skalan) 3 till 6 månader efter insats |
RR 1,24 (0,37 till 4,11) Självhjälp utan stöd: 29/50 (58 %) Väntelista: 22/53 (41,5 %) Ingen skillnad |
Mycket låg |
Figur 559 |
| Självhjälp utan stöd jämfört med uppmärksamhetsplacebo Sen behandling |
5/377 | PTSD-symtom (självskattade) 0,1 till 0,6 veckor efter insats |
SMD –0,69 (–1,09 till –0,29) Fördel självhjälp utan stöd |
Mycket låg |
Figur 574 |
| Självhjälp utan stöd jämfört med uppmärksamhetsplacebo Sen behandling |
2/185 | PTSD-symtom (självskattade) 1 månad efter insats |
SMD –0,50 (–1,32 till 0,31) Ingen skillnad |
Mycket låg |
Figur 575 |
| Meditation/MBSR (± sedvanlig vård) jämfört med väntelista, sedvanlig vård, uppmärksamhetsplacebo Sen behandling |
6/387 | PTSD-symtom (självskattade) 4 till 12 veckor efter insats |
SMD –0,23 (–0,47 till 0,02) Ingen skillnad |
Låg |
Figur 592 |
| Meditation/MBSR (± sedvanlig vård) jämfört med väntelista, sedvanlig vård, uppmärksamhetsplacebo Sen behandling |
2/109 | PTSD-symtom (självskattade) 1 till 4 månader efter insats |
SMD –0,04 (–0,48 till 0,40) Ingen skillnad |
Låg |
Figur 593 |
| Meditation/MBSR (± sedvanlig vård) jämfört med väntelista, sedvanlig vård, uppmärksamhetsplacebo Sen behandling |
4/284 | PTSD-symtom (klinikerskattade) 4 till 8 veckor efter insats |
SMD –0,43 (–0,70 till –0,16) Ingen skillnad |
Låg |
Figur 594 |
| Meditation/MBSR (± sedvanlig vård) jämfört med väntelista, sedvanlig vård, uppmärksamhetsplacebo Sen behandling |
2/172 | Remission (antal personer som inte längre möter diagnostiska kriteriet för PTSD eller inte ligger över det kliniska tröskelvärdet på skalan) 6 till 12 veckor efter insats |
RR 1,31 (0,55 till 3,11) Meditation/MBSR: 24/86 (27,9 %) Kontroll: 15/86 (17,4 %) Ingen skillnad |
Mycket låg |
Figur 596 |
| Meditation/MBSR (± sedvanlig vård) jämfört med väntelista, sedvanlig vård, uppmärksamhetsplacebo Sen behandling |
2/124 | Respons (antal personer som uppvisar en signifikant förbättring) 6 till 8 veckor efter insats |
RR 1,37 (0,71 till 2,65) Meditation/MBSR: 22/77 (28,6 %) Kontroll: 10/47 (21,3 %) Ingen skillnad |
Mycket låg |
Figur 597 |
| Yoga (± sedvanlig vård) jämfört med väntelista, sedvanlig vård, uppmärksamhetsplacebo Sen behandling |
3/148 | PTSD-symtom (självskattade) 6 till 10 veckor efter insats |
SMD –0,71 (–1,95 till 0,52) Ingen skillnad |
Mycket låg |
Figur 672 |
| Bio-/neuro-feedback (± sedvanlig vård) jämfört med sedvanlig vård eller ingen behandling Sen behandling |
3/94 | PTSD-symtom (självskattade) 6 till 12 veckor efter insats |
SMD –0,73 (–3,15 till –0,30) Fördel bio-/neuro-feedback |
Mycket låg |
Figur 688 |
| Bio-/neuro-feedback (± sedvanlig vård) jämfört med sedvanlig vård eller ingen behandling Sen behandling |
2/68 | PTSD-symtom (självskattade) 4 till 6 veckor efter insats |
SMD –2,49 (–4,41 till –0,57) Fördel bio-/neuro-feedback |
Mycket låg |
Figur 689 |
| Bio-/neuro-feedback (± sedvanlig vård) jämfört med sedvanlig vård eller ingen behandling Sen behandling |
2/64 | PTSD-symtom (klinikerskattade) 8 till 12 veckor efter insats |
SMD –1,25 (–2,67 till 0,18) Ingen skillnad |
Mycket låg |
Figur 690 |
| EMDR = Eye movement desensitisation and reprocessing; KBT = Kognitiv beteendeterapi; KI = Konfidensintervall; MBSR = Mindfulnessbaserad stressreduktion; RR = Riskkvot; SSRI = Selektiva serotoninåterupptagshämmare | |||||
| Jämförelse Typ av insats |
Antal studier/ patienter |
Resultat RR (KI)* |
Tillförlitlighet | Figur (i originalrapporten) | |
| KBT med traumafokus jämfört med väntelista eller ingen behandling Tidig insats |
2/295 | RR 0,89 (0,42 till 1,9) KBT med traumafokus: 25/155 Väntelista eller ingen behandling: 25/140 Ingen skillnad |
Mycket låg |
Figur 8 | |
| KBT med traumafokus jämfört med väntelista Sen behandling |
26/1 834 | RR 1,50 (1,04 till 2,17) KBT med traumafokus: 232/1061 Väntelista: 136/773 Fördel väntelista |
Låg |
Figur 42 | |
| KBT med traumafokus + läkemedel/ sedvanlig vård jämfört med läkemedel/ sedvanlig vård (± uppmärksamhetsplacebo) Sen behandling |
35/2 764 | RR 1,19 (1,01 till 1,4) KBT med traumafokus: 459/1506 Kontroll: 320/1258 Fördel kontroll |
Måttlig |
Figur 99 | |
| KBT med traumafokus (± sedvanlig vård) jämfört med EMDR (± sedvanlig vård) Sen behandling |
6/346 | RR 1,38 (0,98 till 1,94) KBT med traumafokus: 54/172 Kontroll: 40/174 Ingen skillnad |
Låg |
Figur 134 | |
| KBT med traumafokus (± sedvanlig vård) jämfört med KBT utan tramafokus (± sedvanlig vård) Sen behandling |
3/183 | RR 1,86 (1,01 till 3,43) KBT med traumafokus: 24/90 KBT utan tramafokus: 13/93 Fördel KBT utan tramafokus |
Låg |
Figur 158 | |
| KBT med traumafokus (± sedvanlig vård) jämfört counselling (± sedvanlig vård) Sen behandling |
11/754 | RR 0,89 (0,67 till 1,17) KBT med traumafokus: 101/390 Counselling: 110/364 Ingen skillnad |
Låg |
Figur 191 | |
| KBT med traumafokus (± sedvanlig vård) jämfört present-centred therapy (± sedvanlig vård) Sen behandling |
6/931 | RR 1,34 (0,99 till 1,80) KBT med traumafokus: 101/390 Present-centred therapy: 110/364 Ingen skillnad |
Låg |
Figur 222 | |
| KBT med traumafokus (± sedvanlig vård) jämfört självhjälp utan stöd (± sedvanlig vård) Sen behandling |
2/182 | RR 1,43 (0,02 till 100,44) KBT med traumafokus: 11/91 Självhjälp utan stöd: 4/91 Ingen skillnad |
Mycket låg |
Figur 259 | |
| KBT med traumafokus (± sedvanlig vård) jämfört avslappning (± sedvanlig vård) Sen behandling |
3/135 | RR 1,00 (0,56 till 1,79) KBT med traumafokus: 18/72 Avslappning: 15/63 Ingen skillnad |
Mycket låg |
Figur 283 | |
| KBT med traumafokus jämfört med SSRI Sen behandling |
2/312 | RR 0,79 (0,17 till 3,59) KBT med traumafokus: 52/184 SSRI: 50/128 Ingen skillnad |
Mycket låg |
Figur 301 | |
| KBT utan traumafokus (± sedvanlig vård) jämfört väntelista Sen behandling |
9/684 | RR 1,01 (0,81 till 1,24) KBT med traumafokus: 114/358 Väntelista: 106/326 Ingen skillnad |
Låg |
Figur 319 | |
| KBT utan traumafokus (± sedvanlig vård) jämfört uppmärksamhetsplacebo (± sedvanlig vård) Sen behandling |
2/413 | RR 1,11 (0,85 till 1,45) KBT med traumafokus: 72/209 Väntelista: 65/204 Ingen skillnad |
Måttlig |
Figur 337 | |
| Present-centered therapy ± sedvanlig vård) jämfört med sedvanlig vård Tidig behandling |
2/130 | RR 0,83 (0,27 till 2,52) Present-centered therapy: 5/65 Sedvanlig vård: 6/65 Ingen skillnad |
Mycket låg |
Figur 355 | |
| Present-centered therapy enskilt jämfört med väntelista Sen behandling |
2/143 | RR 1,38 (0,74 till 2,55) Present-centered therapy: 20/75 Väntelista: 13/68 Ingen skillnad |
Mycket låg |
363 | |
| Metakognitiv terapi (± sedvanlig vård) jämfört med väntelista (± sedvanlig vård) Sen behandling |
2/42 | RR 2,87 (0,32 till 25,57) Metakognitiv terapi: 2/21 Väntelista: 0/21 Ingen skillnad |
Låg |
368 | |
| Rekonsolidering av traumatiska minnen i kombination med sedvanlig vård jämfört med sedvanlig vård Sen behandling |
2/104 | RR 0,20 (0,04 till 1,14) Rekonsolidering av traumatiska minnen: 1/52 Sedvanlig vård: 7/52 Ingen skillnad |
Måttlig |
371 | |
| En session av beteendeterapi jämfört med väntelista eller sedvanlig vård Sen behandling |
2/90 | En session av beteendeterapi: 0/43 Väntelista eller sedvanlig vård: 0/47 Ingen skillnad |
Låg |
Ingen figur | |
| EMDR (± sedvanlig vård) jämfört med väntelista eller sedvanlig vård Sen behandling |
8/419 | RR 1,46 (0,69 till 3,09) EMDR: 49/214 Väntelista eller sedvanlig vård: 32/205 Ingen skillnad |
Mycket låg |
391 | |
| EMDR (± sedvanlig vård) jämfört med avslappning (± sedvanlig vård) Sen behandling |
3/111 | RR 1,16 (0,49 till 2,77) EMDR: 9/54 Avslappning: 8/57 Ingen skillnad |
Mycket låg |
Figur 428 | |
| Counselling (± sedvanlig vård) jämfört med väntelista eller sedvanlig vård Sen behandling |
6/646 | RR 1,07 (0,59 till 1,96) Counselling: 95/432 Väntelista: 48/214 Ingen skillnad |
Mycket låg |
Figur 482 | |
| Kombinerad somatisk och kognitiv terapi (± sedvanlig vård) jämfört med väntelista (± sedvanlig vård) Sen behandling |
4/544 | RR 1,17 (0,61 till 2,23) Kombinerad somatisk och kognitiv terapi: 33/274 Väntelista: 27/270 Ingen skillnad |
Mycket låg |
Figur 488 | |
| Attention Bias Modification jämfört med uppmärksamhetsplacebo Sen behandling |
3/200 | RR 0,87 (0,57 till 1,31) Attention Bias Modification: 28/97 Uppmärksamhetsplacebo: 35/103 Ingen skillnad |
Mycket låg |
Figur 505 | |
| Självhjälp med stöd (± sedvanlig vård) jämfört med väntelista eller sedvanlig vård Sen behandling |
7/772 | RR 1,02 (0,78 till 1,33) Självhjälp med stöd: 113/368 Väntelista: 80/305 Ingen skillnad |
Mycket låg |
Figur 540 | |
| Självhjälp utan stöd jämfört med väntelista Sen behandling |
7/434 | RR 1,47 (0,99 till 2,20) Självhjälp utan stöd: 45/219 Väntelista: 30/215 Ingen skillnad |
Låg |
Figur 566 | |
| Självhjälp utan stöd jämfört med uppmärksamhetsplacebo Sen behandling |
4/283 | RR 0,99 (0,47 till 2,09) Självhjälp utan stöd: 13/153 Väntelista: 11/130 Ingen skillnad |
Mycket låg |
Figur 582 | |
| Meditation/MBSR (± sedvanlig vård) jämfört med väntelista, sedvanlig vård, eller uppmärksamhetsplacebo Sen behandling |
6/424 | RR 1,49 (0,92 till 2,41) Meditation/MBSR: 33/211 Kontroll: 23/213 Ingen skillnad |
Låg |
Figur 607 | |
| Yoga (± sedvanlig vård) jämfört med väntelista, sedvanlig vård, eller uppmärksamhetsplacebo Sen behandling |
2/118 | RR 3,88 (0,05 till 282,52) Yoga: 36/79 Kontroll: 6/39 Ingen skillnad |
Mycket låg |
Figur 687 | |
| Bio-/neuro-feedback (± sedvanlig vård) jämfört med sedvanlig vård eller ingen behandling Sen behandling |
2/72 | RR 2,57 (0,57 till 11,58) Bio-/neuro-feedback: 6/38 Kontroll: 2/34 Ingen skillnad |
Mycket låg |
Figur 696 | |
Ordförklaringar
Standardiserad medelskillnad (eng. Standardized Mean Difference)
Ett generellt standardiserat mått för att visa skillnader i effekt där medelvärdesskillnaden dividerats med en vägd spridning (standardavvikelsen) avseende interventions- respektive kontrollgrupp.
Riskkvot eller relativ risk (eng. Risk Ratio)
Kvoten mellan risktalen hos två undersökta grupper. Exempelvis kan ena risktalet gälla sannolikheten för återfall i sjukdom efter viss en psykologisk behandling i behandlad grupp och andra risktalet gälla motsvarande sannolikhet för återfall hos en icke-behandlad grupp (kontrollgrupp).
Konfidensintervall
Typ av osäkerhetsintervall för en statistisk skattning. Konfidensintervallet förväntas vid upprepade statistiska tester innehålla det sanna värdet i en i förväg vald andel av fallen. Ofta väljs 95 %.
 Statens beredning för medicinsk och social utvärdering
Statens beredning för medicinsk och social utvärdering
 Dela sidan på Facebook
Dela sidan på Facebook
 Dela sidan på LinkedIn
Dela sidan på LinkedIn
 Dela sidan via E-post
Dela sidan via E-post
